撰文:連繼志醫師 (個人簡歷)
IG粉專:生活平衡家|泌尿科連繼志醫師|📍宜蘭其中以攝護腺癌為大宗,而且控制預後 (癌症活性和病人存活)的武器也最多
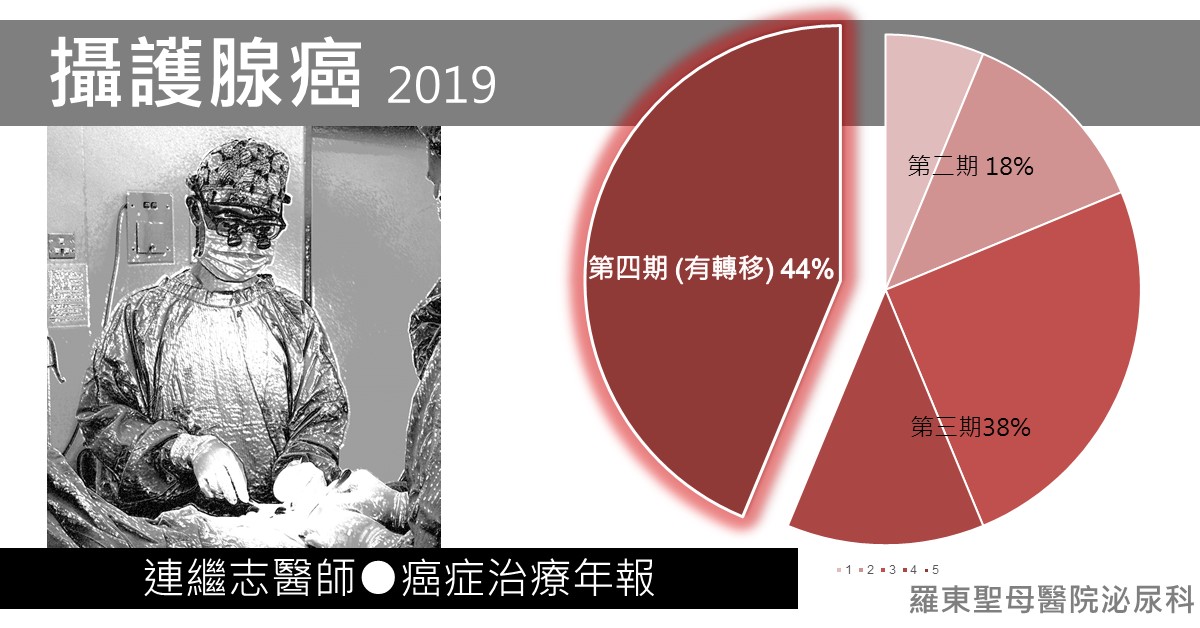
之前聽小鎮的鳥醫前輩講說,宜蘭地區的攝護腺癌診斷時候,轉移的已經高達50% (遠高於全國數據30%的水準),相當的驚訝。正好小編於2019年服務了一年時間,跟院內的癌症個案管理師要來自己診斷的所有癌症病人資料做了分析。得到了以下結果:
回顧分析在2019年診斷的16位病友,每一位都有接受標準的診斷前的評估: 包含 "肛門指診" 以及 "PSA (攝護腺特異性抗原)檢驗" (衍伸閱讀:PSA過高是什麼意思?就是得到攝護腺癌嗎?)。特別的是,三位第二期的病友裡面,有兩位是 PSA正常,但是靠著 "肛門指診"懷疑攝護腺癌,接受了切片(衍伸閱讀:攝護腺切片是如何進行的?)(衍伸閱讀:如果PSA一直高,但是攝護腺切片一再良性;怎麼辦?)而診斷。而第二期的病患都接受了跟治療指引建議的標準治療/追蹤。
最年輕的病友:56歲 (第二期)
最年長的病友:91歲 (9年前在宜蘭地區診斷和治療,卻可惜沒有追蹤;因為下尿路症狀而發現進展到轉移行第四期)
診斷平均年紀:72歲
診斷時最低 PSA: 2 ng/ml (正常值 <4 ng/ml)
診斷時最高 PSA:576 ng/ml
第四期 (轉移型) 病友所佔比例:44%
思考個人的數據,已經比宜蘭地區的平均數據低了一些,也許是住院醫師時期老師耳提面命的"肛門指診"的幫助。但是還是不太夠達到全國的水準,甚至歐美國家的水準,需要再加油。
結語:
癌症的治療,是非常全方面的。同時要兼顧病人、病情、家屬配合,社會資源的調度,還要擬定完整的策略和追蹤方式,需要非常多細膩的品質監控。(衍生閱讀:最新概念~攝護腺癌的"個人化"治療時代來臨)做了一個屬於小鎮鳥醫的癌症治療年報,來監督自己是不是盡自己所知所學所能,把最好的品質做出來,責無旁貸。繼續加油!


沒有留言:
張貼留言